日本テレビ系朝の情報番組『スッキリ』にて、特別企画3DAYSとして「不妊治療と家族のかたち」が放送されました。
2019年7月10日(水)は2日目「男性不妊」について取り上げられました。
実際に男性不妊と診断された家族の治療の様子や、男性不妊の原因について紹介します。
目次
男性不妊は不妊原因の48%
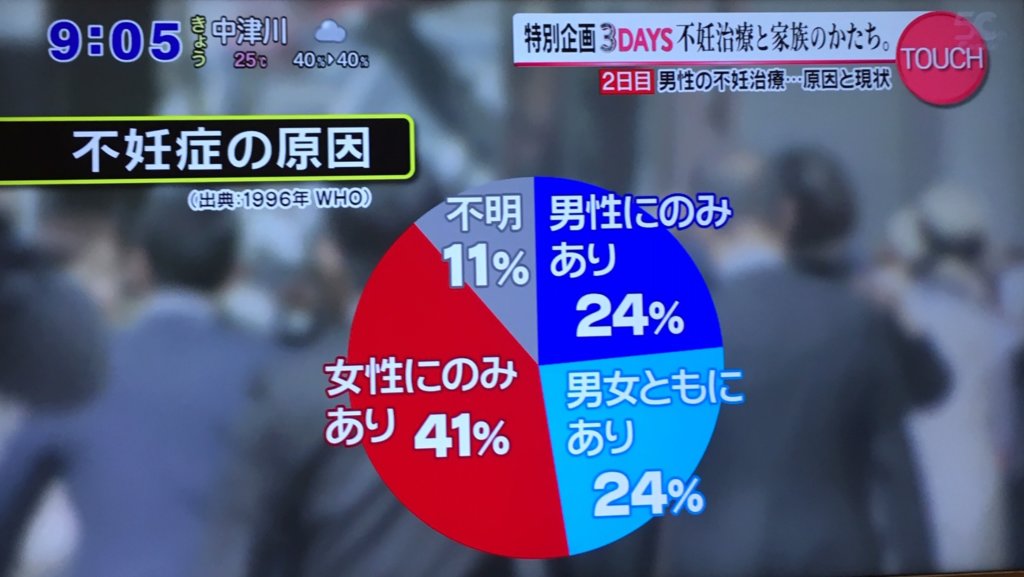 WHOが発表した不妊の原因のうち、女性にのみ原因があるは41%、男性にのみ原因があるは24%、男女ともに原因があるのは24%とされています。
WHOが発表した不妊の原因のうち、女性にのみ原因があるは41%、男性にのみ原因があるは24%、男女ともに原因があるのは24%とされています。
男性に原因がある不妊は、男性のみと男女ともにを合わせると実に半数近くになります。
しかし、実際は不妊治療は女性主体で始められることが多く、男性側の検査や治療は後手に回ってしまう場合が多いです。
今回番組で登場したご夫婦も、女性の治療が先に始まり、多くの時間が経過してから男性が診察を受けています。
多くの男性が「自分は大丈夫」という根拠のない自信を持っていることは事実です。
不妊治療専門医師は、夫婦が同時に治療を開始することで、スピード感が生まれて早く妊娠できると推奨しています。
男性不妊の原因の90%が造精機能障害
男性の不妊の原因のほとんどが、精子を造る機能に障害がある、造精機能障害です。
そこには、以下の症状が含まれます。
- 乏精子症:精液中の精子の濃度が低下している
- 無精子症:精液中に精子が存在しない
- 精子無力症:精子の運動率が低い
どうして造精機能障害になってしまうのか、その原因は不明な場合が多く、子供を望む夫婦は顕微授精をする確率が高くなっています。
無精子症と診断された男性
不妊専門クリニックを訪れた30代のご夫婦。
始めは女性が産婦人科で検査をうけたそうですが、そこに大きな異常が見られなかったので、男性が検査を受けることにしたそうです。
そこで診断されたのは「無精子症」でした。
一般男性のうち、無精子症だと診断されるのは100人に1人、不妊患者の場合は5人に1人という確率です。
無精子症には、閉塞性と非閉塞性の2パターンがあります。
閉塞性精巣で作られた精子は、精巣上体、精管を通り精液として射出されます。
精液が体外に射出されるまでに通る経路(精路)が炎症により詰まる、または細くなることにより精路通過障害が起きると閉塞性無精子症となります。
つまり、精巣で精子を作る能力はあっても、精路が詰まり、射出精液中に精子が認められない状態となります。
しかし閉塞性無精子症の患者さまは、精巣で精子が作られているため、精巣の精細管や精路となる精巣上体管・精管から、後述する精子回収術により高い確率で精子を採取することがでます。
非閉塞性精巣で精子をつくる機能が低下し、射出精液中に精子が認められないものを非閉塞性無精子症といいます。
射出精液中には精子は認められなくても、精巣内の精細管の一部でわずかに精子がつくられていることがあります。
そのため、後述する精子回収術によって精子を回収できる場合があります。
何らかの原因により性腺刺激ホルモンが低下し、造精機能が障害されている場合には、ホルモン補充療法により精子形成が認められるようになることがあります。
浅田レディースクリニックより引用
無精子症の不妊治療
クリニックに訪れた男性は、精巣が通常の半分の大きさでした。
本来ならば思春期に爆発的に成長する精巣が育たなかったことで、精子を作り出す機能も育たなかったとみられます。
正常値でいうと、1㏄あたり1500万個以上いるはずの精子が、この男性の場合1個だったそうです。
貴重な1個の精子は冷凍保存をし、医師は顕微授精と「マイクロテセ手術」で可能性を高める提案をしました。
この男性の場合、精子の数が少ない事と運動率が低いことが重なり、精子が外にあまり出てこないのだそうです。
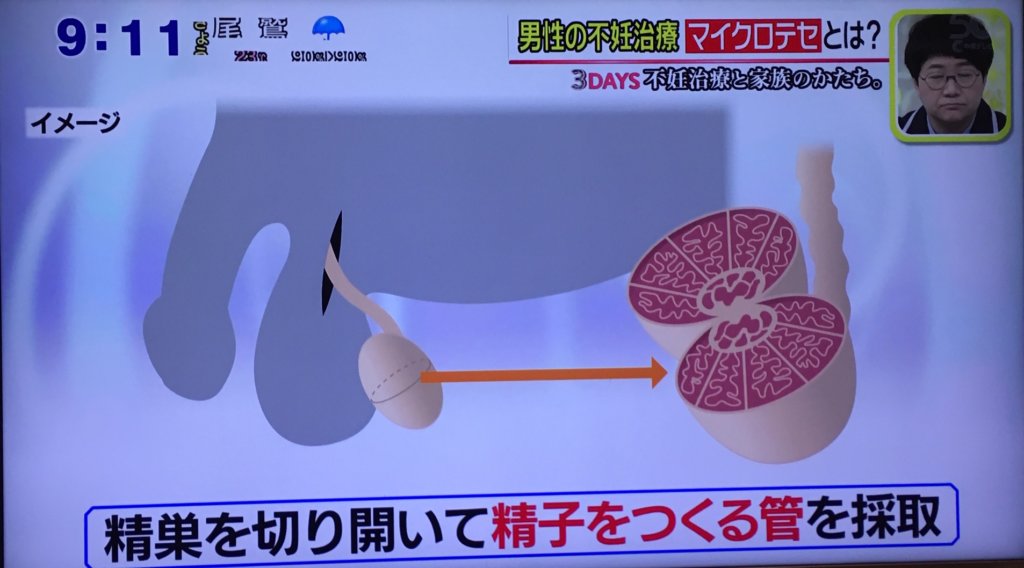
マイクロテセ手術とは、精巣を切り開いて精子を作る管を採取するというものです。
これにより、冷凍保存されている精子での顕微授精が失敗した場合でも、妊娠の確立が上げられます。
国内でのマイクロテセ手術の実績はここ10年程とまだ新しい技術です。
マイクロテセ手術により、妊娠までの成功率が40%に上がったそうです。
無精子症の最大原因「精索静脈瘤」

男性不妊患者の40%が罹患していると言われるのが「精索静脈瘤(せいさくじょうみゃくりゅう)」です。
精巣から腎臓に向けて伸びている静脈は、本来腎臓に向かって血液が流れるようになっているのですが、何かのきっかけで逆流してしまうことがあります。
そこで、精巣の周りにこぶ(静脈瘤)ができてしまい、精巣が熱を帯び、精子を作る機能が低下してしまうのです。
後天的に起きてしまうので、二人目不妊の原因にもなると言われています。
治療としては日帰り手術が一般的です。
精巣の周囲にできた静脈の逆流を縛ることで静脈瘤を無くす手術です。
手術自体は20~30分程度で終わり、1時間程度で帰宅することができます。
この手術により、7割の患者に精子の増加がみられたそうです。
乏精子症と診断された男性
結婚10年目を迎えるまで子供に恵まれなかったある夫婦。
不妊治療を開始したのは奥さんが35歳の時でした。
漢方を服用したり、タイミング法や人工授精を行っても結果が見られなかったので、原因を探すためにご主人の精液検査にも踏み切りました。
そこで判明したのは、ご主人の乏精子症でした。
原因が判明してから顕微授精を行うまでにはわずか3~4ヶ月というスピードでしたが、妊娠までにはさらに9ヶ月の月日が流れました。
5回失敗し、かかった費用は300万円。
6回目にようやく、現在2歳になる長女が授かりました。
男性不妊に対する理解を求める声も
https://twitter.com/OkirakuNemui3/status/1148757746373632002
2人目不妊の旦那様も含めて、もっと気軽に精液検査受けよう!精子は変動が大きい。自分の精子がいるか、運動してるか、まずはそこをチェックしよう。男性不妊は治療すれば不妊原因を克服できることも多い。#スッキリ#男性不妊#不妊治療
— ちゃー子/RCTへ転院、採卵②周期中 (@cha_ko_sb) July 10, 2019
不妊は女性側が原因だと思われるのが一般的。生理不順だと「自分のせい」って自分を責めるし、相手もそう思いがち。でも、男性側が問題だったって結構あるんだよ。無精子症とかあるんだよ。もっと、男性も「自分かも?」って思ってもらいたいなー。#スッキリ #不妊治療 pic.twitter.com/4VdBHVtWYc
— もんちか (@monchika_dayo) July 10, 2019
夫婦そろっての検査を
乏精子症のご夫婦は、元々奥さんが生理不順だったこともあり、完全に女性側に原因があると思っていたそうです。
できれば早いうちから産みたかったという奥さん。
不妊に悩んだ期間は15年にも及び、もっと早く検査を受けていればと後悔を口にしました。
ご主人も、結婚式や指輪の交換と一緒に精液検査を受けるべきだと言いました。
女性には結婚前に行う健康診断で「ブライダルチェック」があります。
医療機関によって検査内容が異なりますが、主に、妊娠や出産に影響を与える疾患を調べるものです。
男性原因の不妊が全体の半数をしめているという現実、男性側にもブライダルチェックが普及するべきだと思います。
不妊の専門機関の場合は夫婦同時に検査を行っていきますが、産婦人科で治療を開始した場合、男性のチェックが後回しになってしまうからです。
子どもは夫婦で協力するものだと思うので、ぜひ男性の側も意識を変えていって欲しいと思います。











コメントを残す